
09 ago FIBROMIALGIA: TRATAMENTO INDIVIDUALIZADO E TITULADO
Tiempo de lectura: 7 minutosDr. Márcio Fim | CRM-MG 41.658
Médico Ortopedista e Traumatologista com Área de Atuação em Clínica da Dor — Sociedade Brasileira
de Ortopedia e Traumatologia (SBOT)-Associação Médica Brasileira (AMB); Especialista em Cirurgia de
Ombro e Cotovelo — Sociedade Brasileira de Cirurgia de Ombro e Cotovelo (SBCOC); Certificado em
Tratamento por Ondas de Choque — Sociedade Médica Brasileira de Tratamento por Ondas de Choque
(SMBTOC); Formado em Eletroterapia na Prática Médica — Universidade de São Paulo (USP)
Introdução
Conceituar a fibromialgia ainda é controverso na
atualidade. Pacientes com queixa de quadro doloroso
difuso associado a distúrbios como insônia,
fadiga, alterações autonômicas, disfunção cognitiva,
hipersensibilidade a estímulos externos, alterações
somáticas e psiquiátricas levam à suspeita de diagnóstico
diferencial de fibromialgia.
Sua prevalência na população varia na média de 2% a
4%, e é mais comum em mulheres, de 40 a 60 anos de
idade, na proporção de 8-10:1. Sua etiologia não está
bem elucidada, com fatores genéticos, periféricos (inflamatório)
e centrais (cognitivo) se entrelaçando para
gerar alterações neurodisfuncionais, sem manifestações
clássicas anatômicas, culminando com o padrão
de dor nociplástica.
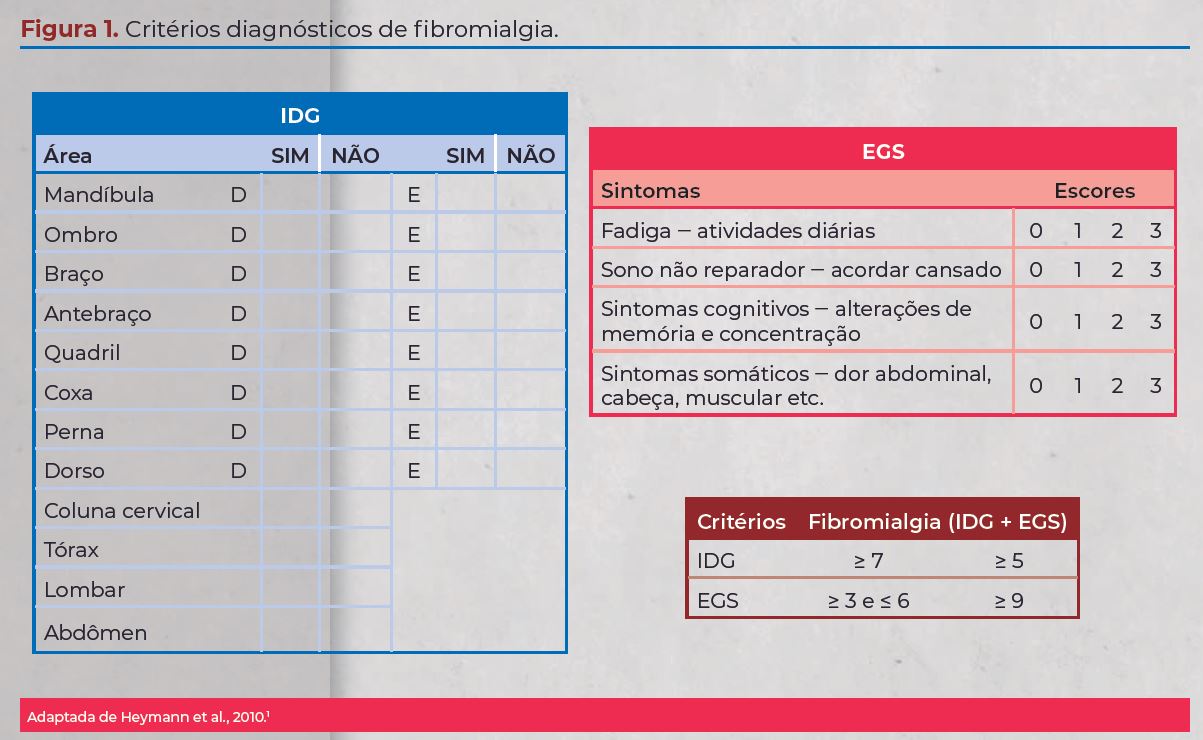
Na atualidade são aceitos como critérios diagnósticos
o índice de dor generalizada (IDG) associado à escala
de gravidade de sintomas (EGS), com sintomas presentes
por mais de três meses (figura 1). O diagnóstico
da fibromialgia ainda é extremamente clínico, mas
com frequência exames complementares de imagem
e laboratoriais devem ser solicitados para exclusão de
diagnósticos diferenciais, especialmente reumatológicos,
neurológicos e endócrinos.
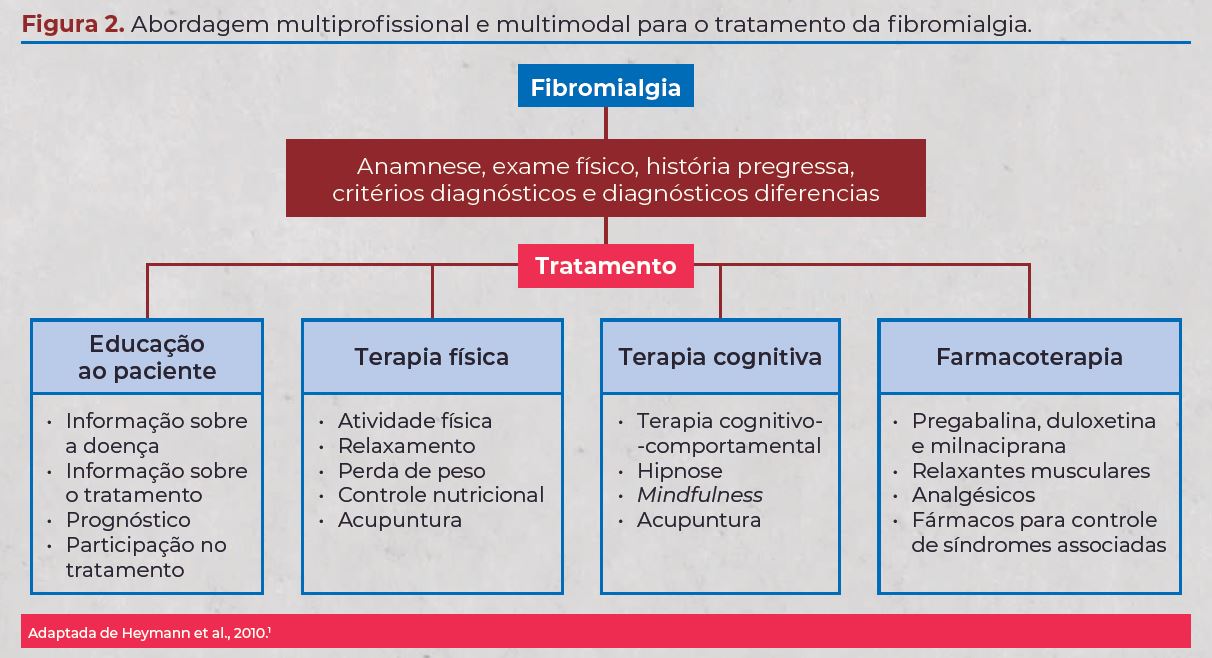
Ainda não se dispõe de um tratamento-ótimo padronizado.
A individualização com uma boa abordagem
terapêutica deve contemplar a educação do paciente
e sua reabilitação física e psicológica, com ou sem
farmacoterapia. O alvo do tratamento baseia-se nos
sinais e sintomas que trazem maior sofrimento ao paciente,
como dor, insônia, fadiga, bem como em quadros
associados, como ansiedade/depressão, cefaleia,
síndrome do intestino irritável etc.2,3
A base do tratamento farmacológico se concentra no
uso de antidepressivos (duloxetina, amitriptilina e milnaciprana),
anticonvulsivantes (pregabalina e gabapentina),
relaxantes musculares (ciclobenzaprina) e analgésicos
(paracetamol e tramadol). Nos Estados Unidos apenas
duloxetina, milnaciprana e pregabalina estão aprovadas
para uso em bula.3 A recomendação terapêutica da pregabalina
para fibromialgia é de 300-450 mg/dia. Para
minimizar seus eventos adversos (sonolência e tontura)
que mais conduzem ao abandono do tratamento, orienta-
se iniciar seu uso com doses de 150 mg/dia divididos
em duas tomadas e titular a dose de maneira progressiva
semanalmente até se atingir o efeito terapêutico ou a
dose máxima recomendada de 600 mg/dia.4
Caso clínico
Identificação da paciente — Sexo feminino, 40 anos
de idade.
Queixa principal e duração — Quadro de dor musculoesquelética
de longa data.
História pregressa da moléstia atual — A paciente realizou
tratamentos no passado com eficácia não mantida.
Antecedentes pessoais — Devido à obesidade considerada
como possível desencadeante do quadro,
a paciente realizara uma cirurgia bariátrica havia 18
meses, com bom resultado nutricional e perda de
peso; entretanto, mesmo depois da perda de peso, não
houve resolução completa dos sintomas, com melhora
ao nível dos membros inferiores; a paciente apresenta
quadro de hipotireoidismo bem controlado com uso
de levotiroxina.
Avaliação dirigida — Atualmente o quadro mais persistente
de dor envolve cinturas escapulares. A dor
piora à noite e com repouso, tendo mais controle de
sintomas durante as atividades físicas regulares que
pratica. O sono é irregular, e a paciente relata que “não
fica acordada à noite, mas costuma ter cansaço diurno,
principalmente nas crises de dor”.
Medicamentos em uso — Nas últimas três semanas
a paciente usou algumas medicações, como dipirona
e codeína via oral associada à dexametasona injetável,
sem analgesia adequada.
Exame clínico — Sem alterações vasculonervosas
e déficits de força muscular. Boa amplitude de movimentos
articulares, com leves encurtamentos em
membros inferiores. Articulações sem derrame ou
alterações flogísticas. Exame da região dorsal: cinturas
escapulares e membros superiores com dor de padrão
miofascial, com tender points e muita rigidez ao nível
dos trapézios e da musculatura paravertebral cervical
e torácica. IDG = 8 e EGS = 8, preenchendo critérios
para fibromialgia.5
Conduta — Depois de uma concatenação entre anamnese,
exame clínico, história pregressa e falhas terapêuticas
anteriores associada a um rastreio positivo para
fibromialgia, propôs-se uma abordagem terapêutica
(figura 2). A paciente estava bem clinicamente e praticava
atividade física regularmente. Seus principais alvos
eram a dor musculoesquelética e o distúrbio do sono.
A proposta inicial foi focada em manter a medicação
analgésica (dipirona e codeína) já em uso, e iniciar o uso
da pregabalina na dose de 75 mg por noite por sete
dias, e depois aumentá-la para duas tomadas diárias.
Evolução — Ao final de três semanas, na primeira reavaliação,
houve melhora do padrão de sono, e a dor
ficou em níveis abaixo de 4/10 pela escala visual, mas a
paciente relatou que durante o dia estava muito sonolenta,
dificultando suas tarefas. Realizou-se um ajuste
da dose para 50 mg de dia e 100 mg à noite, mantendo
a dose já atingida. No seguimento, a paciente
conseguiu manter a estabilidade analgésica com a
dose de 50/100 mg, mantendo atividade física regular
e controles nutricional e endocrinológico adequados.
A melhora do sono foi obtida, sendo que a paciente
relata ter tido um melhor desempenho em suas atividades
cotidianas com a diminuição da fadiga diurna.
Discussão
A avaliação do paciente fibromiálgico deve ser global e
não apenas considerar todos os sintomas experimentados
individualmente. A funcionalidade, o estado e a capacidade
de trabalho com frequência acometidos devem
ser um importante alvo do resultado terapêutico. Essa
abordagem é crucial para estabelecer metas de tratamento
que são compartilhadas por pacientes e médicos.
Vários fatores contribuem para o desenvolvimento
da fibromialgia: predisposição genética, experiências
pessoais, fatores emocionais-cognitivos, relação mente-
corpo e capacidade biopsicológica de lidar com o
estresse. Nesse sentido, a fibromialgia pode ser vista
como uma condição que representa uma hiperconexão
mente-corpo, em vez de uma desconexão entre
ambos.3 Pacientes fibromiálgicos apresentam um
limiar de dor mais baixo do que a média populacional,
gerando um quadro de hiperalgesia difusa ou alodinia.
Esses achados indicam a probabilidade de haver distúrbios
com a amplificação ou com o processamento
sensorial da dor nos centros superiores. Esses fenômenos
foram identificados em estudos usando neuroimagem
funcional ou medição de alterações nos níveis
de neurotransmissores que influenciam a transmissão
sensorial e a dor.6
A terapêutica tem seus alicerces em educação, medidas
físicas e psicológicas e tratamentos medicamentosos
e não medicamentosos. A aplicação e a
combinação desses tratamentos terão como propósito
as necessidades de cada indivíduo. Na atualidade se
disponibilizam tratamentos já com altos índices de
recomendação e outros com resultados promissores,
mas ainda não oficialmente incorporados às diretrizes
disponíveis. Em nível nacional, a Sociedade Brasileira
de Reumatologia (SBR) formulou um consenso com
boas práticas no tratamento da fibromialgia. Na tabela
1 está a recomendação dos fármacos mais comuns
para a abordagem medicamentosa da fibromialgia.
A pregabalina é um medicamento amplamente utilizado
para o tratamento de convulsões e distúrbios de dor.
Como principal mecanismo de ação, ela se liga à subunidade
α-2-δ, diminuindo o influxo de cálcio induzido pela
despolarização nos neurônios, e assim reduz a liberação
de neurotransmissores excitatórios. Farmacodinamicamente
a pregabalina é administrada por via oral e está
disponível em cápsulas ou soluções orais. Depois da administração
oral, atinge pico de concentração plasmática
em 1,5 hora e o estado estacionário, em 24-48 horas. Sua
absorção é independente da dose, agregando melhor
previsibilidade dose-efeito. Os eventos adversos mais
comuns são labirintopatia e sonolência, principalmente
nas duas primeiras semanas, que tendem à adaptação no
transcorrer do tratamento e com a titulação de dose adequada.
Suas contraindicações são hipersensibilidade ao
fármaco, angioedema, gestantes e lactantes. Deve-se ter
atenção no monitoramento de efeitos psiquiátricos, como
alteração de humor, angioedema e ganho de peso.4
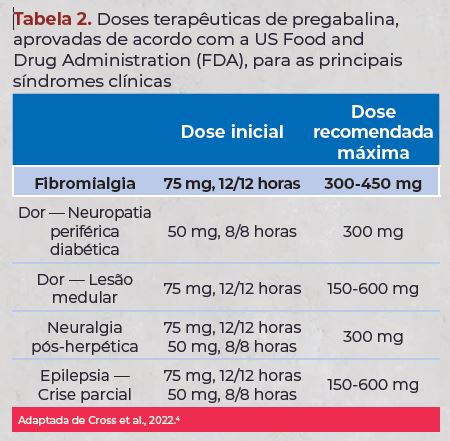
Tem-se observado uma ampliação de apresentações no
mercado de doses cada vez menores. As doses terapêuticas
para fibromialgia na literatura são na média de 300 a
450 mg/dia (tabela 2). A utilização de pregabalina abaixo
de 50 mg/dose é descrita na literatura somente para a
fase de titulação em pacientes idosos ou frágeis, mas subsequentemente,
desde que o paciente tolere a medicação, as doses podem ser aumentadas de maneira gradual
semanalmente, para atingir uma resposta clínica máxima.
7 Essas doses baixas, até o momento, não apresentam
efeito terapêutico nos fibromiálgicos nem nas síndromes
para as quais a pregabalina é uma opção de primeira linha.
Mesmo que as doses menores constem em bula, deve-
se considerar que um grande problema do tratamento
das síndromes de dor crônica são as subdoses. Elas levam
a controle inadequado de sintomas, perda de confiança
no fármaco e atrasos no tratamento. As grandes revisões
são categóricas em apresentar as doses terapêuticas eficazes
acima de 300 mg/dia.2,8 A pregabalina na dose de
300-600 mg produz uma grande redução na intensidade
da dor ao longo de 12-26 semanas em pacientes com dor
moderada a intensa devido à fibromialgia. O grau de alívio
da dor é conhecido por ser acompanhado por melhorias
em outros sintomas, qualidade de vida e funcionalidade.9
No caso clínico apresentado, depois de ajuste titulado
da dose terapêutica em 150 mg/dia da pregabalina,
houve intolerância diurna ao fármaco; entretanto o fracionamento
de 50 mg de dia e 100 mg à noite manteve
o efeito terapêutico, diminuindo os eventos adversos,
trazendo conforto, aceitação e adesão ao tratamento.

A diversificação de doses oferece mais opções de prescrição; entretanto a meta do tratamento depende de
dose, paciente, tempo e expectativas corretas, como as
preconizadas e bem validadas na literatura atual.
Conclusão
O tratamento da fibromialgia deve ser multiprofissional
e multimodal, abrangendo individualmente as
demandas de cada paciente. Tratamentos dos quadros
clínicos associados é muito importante para a funcionalidade e a qualidade de vida. Educação, medidas físicas e psicológicas devem ser a base da abordagem.
Das poucas medicações liberadas para uso, a pregabalina
representa um importante marco no tratamento,
apresentando efetividade associada a eventos adversos
que devem ser manejados com foco na posologia
adequada a cada caso, sem subdoses.
Deve-se observar a dose terapêutica evidente na literatura
de 300-450 mg/dia, evitando descontinuar a
medicação por falha terapêutica antes de atingi-la. Dividir
a dose em duas tomas diárias, e caso necessário
realizar a titulação desproporcional entre dia e noite,
pode aumentar a adesão ao tratamento ao diminuir a
incidência de eventos adversos, como sedação e tontura
diurna com doses menores matinais.
Referências
1. Heymann RE, Paiva E, Helfenstein Junior M, Pollak D, Martinez J, et al. Consenso Brasileiro do Tratamento da Fibromialgia. Revista Brasileira de
Reumatologia. 2010;50(1). Disponível em: <http://www.scielo.br/j/rbr/a/VD3Vcmj5QPNbM6MDcHGwF3f/?lang=pt>. Acesso em: 28 fev. 2023.
2. Häuser W, Fitzcharles MA. Facts and myths pertaining to fibromyalgia. Dialogues Clin Neurosci. 2018 Mar;20(1):53-62.
3. Sarzi-Puttini P, Giorgi V, Marotto D, Atzeni F. Fibromyalgia: an update on clinical characteristics, aetiopathogenesis and treatment. Nat Rev
Rheumatol. 2020;16(11):645-60.
4. Cross AL, Viswanath O, Sherman AL. Pregabalin. Treasure Island (FL): StatPearls Publishing, 2022.
5. Wolfe F, Clauw D, Fitzcharles MA, Goldenberg D, Katz RS, Mease P, et al. The American College of Rheumatology Preliminary Diagnostic Criteria for
Fibromyalgia and Measurement of Symptom Severity. Arthritis Care Res. 2010;62:600-10.
6. Siracusa R, Paola RD, Cuzzocrea S, Impellizzeri D. Fibromyalgia: Pathogenesis, Mechanisms, Diagnosis and Treatment Options Update. Int J
Mol Sci. 2021;22(8):3891.
7. Freynhagen R, Baron R, Kawaguchi Y, Malik RA, Martire DL, Parsons B, et al. Pregabalin for neuropathic pain in primary care settings: recommendations for dosing and titration. Postgrad Med. 2021;133(1):1-9.
8. Bair MJ, Krebs EE. Fibromyalgia. Ann Intern Med. 2020;172(5):ITC33-48.
9. Derry S, Cording M, Wiffen PJ, Law S, Phillips T, Moore RA. Pregabalin for pain in fibromyalgia in adults. Cochrane Database Syst Rev. 2016;9(9):CD011790.



Sorry, the comment form is closed at this time.