24 Oct Ventajas y desventajas de los métodos anticonceptivos
Tiempo de lectura: 7 minutosLa planificación familiar y el uso de métodos anticonceptivos son un derecho humano establecido en la Constitución Política de los Estados Unidos Mexicanos desde la década de los setenta,1 y son esenciales en el contexto de la salud reproductiva —al evitar un embarazo no deseado— debido a sus posibles ventajas tanto en términos de bienestar social como sanitario.2
México tiene una trayectoria de más de 35 años en la promoción de planificación familiar, lo cual ha traído consigo una rápida disminución de la tasa global de fecundidad.2 No obstante, todavía enfrentamos considerables desafíos para garantizar que todas las personas en edad reproductiva puedan ejercer su derecho a tomar decisiones sobre cuándo y cuántas veces desean ser padres o madres.1
Los anticonceptivos son métodos, fármacos (ya sean hormonales o no hormonales), dispositivos y procedimientos quirúrgicos que se emplean para evitar un embarazo, ya sea de forma temporal o permanente. Estos métodos pueden ser utilizados desde la primera vez que se tienen relaciones sexuales y a lo largo de toda la capacidad reproductiva de un individuo.1
Su clasificación de los diferentes tipos de métodos anticonceptivos se basa en factores como el mecanismo de acción y la forma en que se administran, entre otros aspectos. Para los fines del presente artículo, se revisarán las ventajas y desventajas de los principales métodos, clasificados de acuerdo con la duración de su efecto anticonceptivo, así como su eficacia y criterios de elegibilidad.1
Eficacia y criterios de elegibilidad
La elección del método anticonceptivo más adecuado para una persona está influenciada por diversos factores, principalmente los siguientes:1
- Edad
- Estado de salud general
- Frecuencia de actividad sexual
- Intención de tener hijos
- Plazo durante el cual desee posponer su próximo embarazo
- Antecedentes familiares de enfermedades específicas
El personal médico debe emplear los lineamientos de aptitud para la utilización de anticonceptivos conforme a las directrices de la Organización Mundial de la Salud (OMS), lo que implica evaluar la idoneidad de un método anticonceptivo específico, teniendo en cuenta las condiciones médicas individuales y las necesidades particulares de cada persona. Al seleccionar un método anticonceptivo, es esencial considerar los siguientes aspectos clave:1
- Eficacia de los métodos anticonceptivos: cada método depende de sus propias características y de cómo lo emplea cada persona. Es importante destacar que, cuando se usa de manera precisa y constante, se considera un uso perfecto; sin embargo, si no se utiliza de esta forma, se llama uso típico, lo que puede afectar su eficacia.
- Criterios médicos de elegibilidad: las condiciones o características médicas que pueden influir en la idoneidad para el empleo de los métodos anticonceptivos permanentes se dividen en las siguientes cuatro categorías: 1) Aceptar, no existe razón médica para denegar la esterilización a un individuo con esta condición; 2) Cuidado o precaución, el procedimiento se lleva a cabo de manera habitual (aunque se requiere una preparación y precauciones adicionales); 3) Diferir, la realización del procedimiento se pospone hasta que se haya evaluado y/o tratado la condición (deben ofrecerse métodos anticonceptivos temporales alternativos); y 4) Supervisión (sólo casos especiales), la intervención debe llevarse a cabo en un entorno con un cirujano y personal experimentado (equipado con los recursos necesarios para suministrar anestesia general y otros respaldos médicos), en cuyo caso también es crucial determinar el procedimiento y la anestesia más adecuados. Deben proporcionarse métodos anticonceptivos temporales alternativos si se requiere una derivación o si existe algún tipo de demora.
Tipos de métodos anticonceptivos
Los tipos de métodos anticonceptivos, de acuerdo con base en el manual mundial de planificación familiar para proveedores de la OMS (2019), se muestran a continuación.1,2
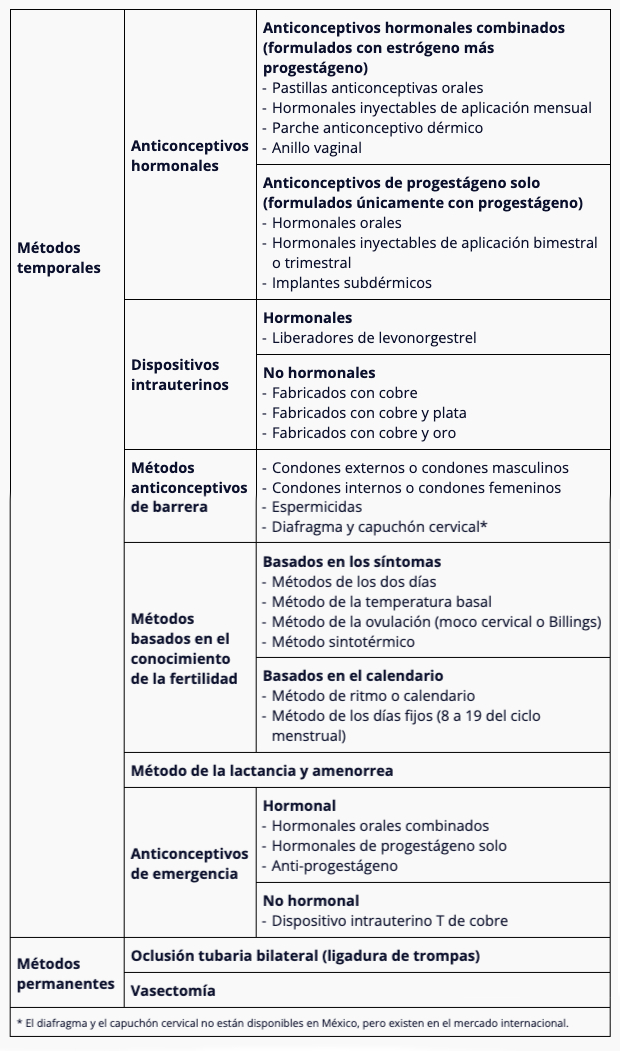
Ventajas y desventajas
Antes de brindar consejería, es importante realizar una historia clínica enfocada a determinar la existencia de factores de riesgo de relevancia médica o enfermedades que limiten el uso seguro de cualquier anticonceptivo, sea temporal o permanente.1
Anticonceptivos temporales
En esta categoría se incluyen a los anticonceptivos hormonales, dispositivos intrauterinos, métodos de barrera, métodos basados en el conocimiento de la fertilidad (métodos naturales), lactancia y amenorrea, y anticonceptivos de emergencia.1,3
- Anticonceptivos hormonales. Estos métodos actúan liberando hormonas que impiden la ovulación y la llegada del espermatozoide al óvulo. Las ventajas son que no interfieren en la actividad sexual, son fáciles de obtener y usar, y la recuperación de la fertilidad tras suspenderlos es inmediata (con excepción de la inyección anticonceptiva, con la cual esto ocurre, en promedio, de uno a cinco meses); además de que su eficacia es muy alta: entre 93 y 99 de cada 100 mujeres que los usan no quedarán embarazadas. Las desventajas son que no protegen contra enfermedades de transmisión sexual y algunas usuarias pueden presentar efectos secundarios, como cambios en los patrones de sangrado, cefaleas, mareos, náuseas y cambios en el estado de ánimo, entre otros.3
- Dispositivos intrauterinos. Actúan provocando una modificación química que daña al óvulo y a los espermatozoides antes de que estos se encuentren. En términos de eficacia, de 992 a 998 de cada 1 000 usuarias de un DIU no se quedarán embarazadas. Además, es un método discreto que, una vez insertado, no tiene ningún costo adicional en términos de suministros. La fertilidad se recupera sin demora, pero no ofrece protección contra enfermedades de trasmisión sexual. Los efectos secundarios más comunes son cambios en los patrones de sangrado, en especial en los primeros tres a seis meses, así como mayor sensibilidad o dolor en los senos y cambios del estado de ánimo.3
- Métodos de barrera. Los condones femeninos y masculinos funcionan formando una barrera que impide que los espermatozoides entren en la vagina, evitando así el embarazo. Ambos impiden que los microorganismos infecciosos presentes en el semen, el pene o la vagina infecten a la pareja. Cuando se usan correctamente, en cada acto sexual, en el primer año se producen alrededor de 2 embarazos por cada 100 mujeres cuyas parejas usan preservativos masculinos y, en el caso del condón femenino, 79 de cada 100 usuarias no quedarán embarazadas. La fertilidad se recupera sin demora; se pueden usar como un método regular, temporal o de respaldo; se adquieren con facilidad; pueden utilizarse sin necesidad de consultar a un proveedor de atención de salud; y no produce efectos secundarios. Los espermicidas, por su parte, actúan rompiendo la membrana de los espermatozoides, destruyéndolos o reduciendo su movimiento, lo cual evita que el espermatozoide entre en contacto con el óvulo. Alrededor de 79 de cada 100 usuarias de espermicidas no quedarán embarazadas. La recuperación de la fertilidad es inmediata y ayudan a aumentar la lubricación vaginal. No ofrecen protección contra las enfermedades de trasmisión sexual y algunos usuarios refieren irritación en la vagina o el pene, o a su alrededor.3
- Métodos basados en el conocimiento de la fertilidad. Actúan principalmente ayudando a la mujer a saber cuándo puede quedar embarazada. Ambos miembros de la pareja previenen el embarazo evitando tener relaciones sexuales vaginales sin protección durante estos días fecundos. Una variante es el coito interrumpido, el cual funciona haciendo que el semen no entre en el cuerpo de la mujer. La eficacia depende mucho de la pareja y se estima que entre 80 y 85 de cada 100 mujeres que confían en estos métodos no quedarán embarazadas. Es un método que a pesar de no tener efectos secundarios, no requerir suministros y no interferir con la recuperación de la fertilidad, tampoco ofrece protección contra las enfermedades de transmisión sexual.3
- Lactancia y amenorrea. Durante la lactancia materna y la amenorrea las hormonas naturales que estimulan la ovulación no se liberan de forma temporal. Durante la lactancia, 98 de cada 100 mujeres no quedarán embarazadas. La recuperación de la fertilidad depende de la frecuencia con que la madre siga amamantando. Se trata de un método de planificación familiar natural que promueve la lactancia materna óptima y no tiene costos directos. En contraparte, no existe protección alguna contra las enfermedades de transmisión sexual con este método.3
Anticonceptivos de emergencia. Actúan previniendo o retrasando la ovulación. La eficacia depende de la composición de la píldora y del momento en el que se administra. Si 100 mujeres usan la combinación de estrógeno y progestágeno, probablemente 2 de ellas se quedarían embarazadas con este método. Una de las principales ventajas es que permite que la mujer evite el embarazo si las relaciones sexuales fueron forzadas o si se le impidió usar anticonceptivos. Cabe señalar que la píldora no tiene efecto si la mujer ya está embarazada. La recuperación de la fertilidad tras suspender el método ocurre sin demora, pero no ofrece protección contra enfermedades de transmisión sexual, y los efectos adversos son similares a los que llegan a producir los métodos hormonales.3
Anticonceptivos permanentes
En esta otra categoría se incluyen a la oclusión tubaria bilateral y la vasectomía.1,3
- Oclusión tubaria bilateral. Este método funciona porque se cortan o bloquean las trompas de Falopio, de manera que los óvulos no pueden avanzar y no es posible su encuentro con los espermatozoides. Su mayor ventaja es que no produce efectos secundarios, la usuaria no tiene que hacer nada ni acordarse de nada después de la intervención y es uno de los métodos anticonceptivos más efectivos: 995 de cada 1 000 mujeres que confían en la esterilización femenina no quedan embarazadas. La fertilidad no se restablece porque, en general, no se puede revertir la esterilización. Tampoco ofrece protección contra las enfermedades de transmisión sexual.3
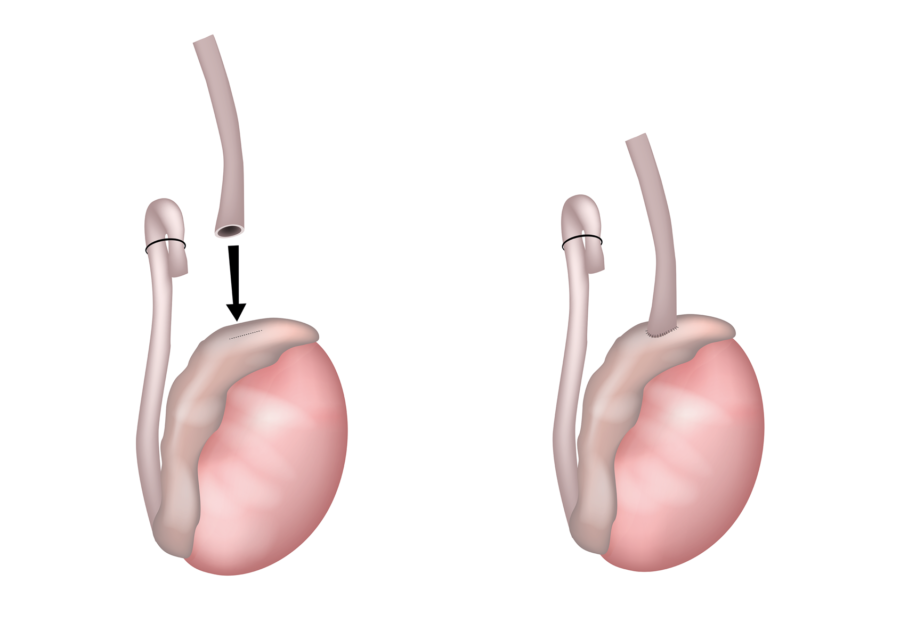
- Vasectomía. Actúa cerrando el paso a través de ambos conductos deferentes, impidiendo que los espermatozoides pasen al semen; de este modo, en la eyaculación, se sigue expulsando el semen, pero no puede dar lugar a un embarazo. Es un método seguro, permanente, conveniente y sin efectos secundarios, que tiene menos complicaciones que muchos métodos utilizados por la mujer (el hombre asume la responsabilidad de la anticoncepción), lo cual aumenta el disfrute y la frecuencia de las relaciones sexuales. Su eficacia es muy alta: de 998 a 999 de cada 1 000 mujeres cuyas parejas se han sometido a vasectomía no quedarán embarazadas; sin embargo, este procedimiento no es totalmente efectivo hasta tres meses después de la intervención. La fertilidad no se restablece porque, en general, no es posible detener o revertir la vasectomía.3
Referencias:
- Secretaría de Salud. Lineamientos técnicos para la prescripción y uso de métodos anticonceptivos en México. Primera edición. México, 2022.
- Organización Panamericana de la Salud (OPS) y Facultad de Salud Pública Bloomberg de Johns Hopkins/Centro para Programas de Comunicación (CCP), Proyecto de Conocimientos sobre la Salud. Planificación familiar: Un manual mundial para proveedores. Baltimore y Washington: CCP y OPS, 2019.
- Allen-Leigh B, Villalobos-Hernández A, Hernández-Serrato MI, Suárez L, De la Vara E, De Castro F, et al. Inicio de vida sexual, uso de anticonceptivos y planificación familiar en mujeres adolescentes y adultas en México. Salud Publica Mex 2013;55(Supl 2):S235-40.



Lo sentimos, el formulario de comentarios está cerrado en este momento.